ぎっくり腰!!魔女の一撃と呼ばれる強烈な痛みを発する腰痛。
「先生なんとかしてください。。」
なんて言われたらどう判断してどんな助言や治療を行いますか?
腰痛の有訴者率では男性は第1位、女性は第2位に位置する腰痛。家族や友人でも腰を壊すことが多いこの病気。
どんな可能性があり、どんな治療効果があるのか?科学的なデータからまとめてみました。
ぎっくり腰・急性腰椎捻挫の原因は何?
実に様々です。椎間板の微小亀裂、椎間関節の捻挫、筋膜性腰痛、仙腸関節の歪み。などなど
しかし最も危険な病気も急性腰痛時には考えなければいけません。
特に気をつけなければいけないのはred flagと呼ばれる腰痛。つまり危険性が高い腰痛。
この中では骨腫瘍や腹部大動脈瘤、感染症などがred flagにあたります。もちろん骨折の疑いも頭の中に入れておきましょう。腰痛だから安易にマッサージや徒手療法を加えないように!適切な判断が重要になります。
わかりやすい覚え方として「FACET」があります。
- Fracture(骨折)
- Aorta(大動脈解離、大動脈瘤破裂)
- Compression(膿瘍、ヘルニア、馬尾症候群、血腫など)
- Epidural abscess(硬膜外膿瘍、脊椎炎、腸腰筋膿瘍など)
- Tumor(腫瘍)
ぎっくり腰になりやすい状態とは?
腰の椎間関節にかかるメカニカルストレスは3つ。
- 剪断力
- 屈曲力
- 圧迫力
これらが椎間板と椎間関節がうまいことストレス分散しています。
腰は「前彎」によって安定する関節。しかし現代人はデスクワークで座る時間が長くなり猫背になることがほとんど。すると徐々に椎間板のストレスから椎間関節のストレスへと変化していきます。
さらに腰椎の平坦化・後弯は回旋の可動域を大きくして椎間板にストレスを生みやすい。
だからまずは腰椎の正常な前弯を作ることがポイントになります。
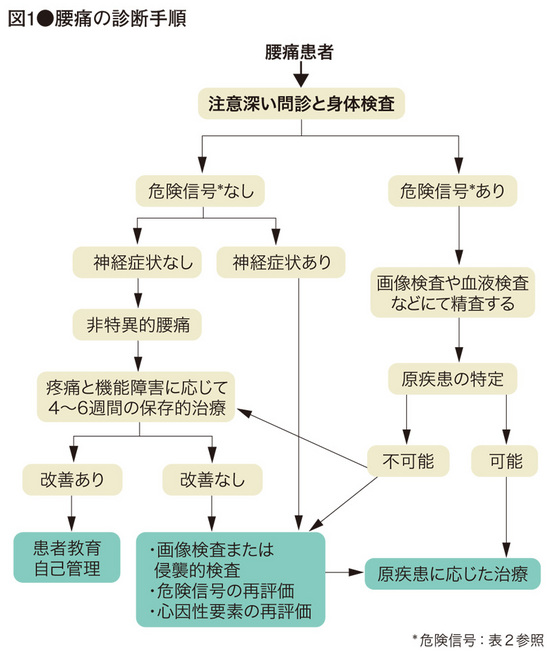
急性腰痛の診断はどうするの?
引用:腰を診る
では実際にはどのように医師が腰痛を判断するのでしょうか?
- 問診と理学所見(特に問診は最重要)
- 危険な腰痛かどうかの判断(red flagと呼ばれるものを排除する検査)
- 画像や血液検査などなどを繰り返し腰痛を判断する
急な熱や体重減少、神経症状、内科症状の合併などなどは気にするべき所見です。
しかし。腰痛の8〜9割は診断名のつかない腰痛です。
筋筋膜性腰痛などの診断名でリハビリや湿布、牽引が行われることが多いのが現状。実際ここからは理学療法士が細かく疼痛検査や運動で評価することが大切。多くの腰痛は筋力低下や可動域不足が原因。
ただの腰痛でも侮ってはいけない!危険な症状red flag!!
ただの腰痛だからと侮ってはいけません。
危険な症状(red flag)の特徴
- 発症年齢20-55歳
- 時間や活動性に関係なく安静時に激痛
- 胸部痛
- ガン、ステロイド治療
- 急な体重減少
- 発熱
- 神経症状
これらの自覚症状は要注意。逆にこれらの症状に当てはまらなければ9割近くはred flagから外れる。MRIやCT、レントゲン、血液検査をしっかり行い医師の判断を仰ぎましょう。
腰痛にはどんな治療が効果的なの?
- 薬物療法(NSAIDS)
- 牽引
- 温熱療法
- 装具療法
- 運動療法
- ブロック注射
などなど。
どの療法に関しても科学的根拠があるものもあればあまり明確でないものも。
医師によってどのような治療を下すかはバラバラ。いろいろな医師の診断や治療を受けるのも一つの考え方ですね。
急性腰痛に対する理学療法士の評価
これが難しいです。急性腰痛の患者さんはとっても痛がっていることがほとんど。
整形外科テストやROM/MMTを評価しようとしても痛くて無理。。なんてことはよくあります。
- 丁寧に問診
- 問診からred flagを排除していく
- 痛みのない範囲で感覚、反射、筋力テストを行い病態を明らかにする
- 腰痛の緩和ポジションを探す
- そのポジションから逆算して機能解剖へ落とし込み治療を考える
まずは問診からred flagを排除。痛くない範囲で理学所見を揃えていく。(整形外科テスト、感覚、反射、筋力などなど)
リハビリにオーダーがきていることを考えれば非特異的腰痛の可能性が大きい。
つまり筋膜、椎間板、椎間関節、その他軟部組織などからくる疼痛を探り分ける必要があります。
急性腰痛に関しては痛くない動作や痛くない姿勢を探っていくことも必要です。
急性腰痛って安静にしていれば治ると思っていたが・・
ぎっくり腰って安静第一!だと思っていましたが。
実は安静による腰痛の治療効果が低く休めば休むほど職業復帰率が下がると言われています。
「痛みに応じて動ける範囲で動く!」
これが痛みの軽減、職業復帰率、機能面の回復に有効とされているのです。
医師の腰痛ガイドライン的にはこんな感じです↓
急性の非特異的腰痛において、安静臥床より疼痛範囲内での活動性の維持が有効である。急性腰痛には非ステロイド抗炎症薬(NSAIDs)もしくはアセトアミノフェンを処方する。慢性腰痛にはNSAIDs、アセトアミノフェン、オピオイドを処方する。慢性腰痛は薬物療法だけでなく運動療法と認知行動療法を行い、痛みの緩和と機能改善を目標とする。難治性の慢性腰痛は心理社会的要因の存在を考慮し多面的治療を行う。
運動療法ってどれくらい腰痛に効果あるの?
急性腰痛と慢性腰痛によって運動療法の効果は異なります。
- 急性腰痛に対する運動療法は効果がない。(4週未満)
- 慢性腰痛(3ヶ月以上)に対する運動療法の有効性は高い
とされています。
つまり急性腰痛における運動療法は効果が乏しくある程度時期が経った後にリハビリをすると良いということです。
腰痛になった人はインナーマッスルの機能不全がすでに証明されています。しっかりと再発予防のためにトレーニングをしましょう。
牽引とか温熱療法・コルセットは腰にいいの?
よく患者さんから
「温めた方がいいの?冷やし方がいいの?」と聞かれます。
- 急性・亜急性腰痛に関しては温めた方が疼痛に有効的
- 慢性腰痛に関してはエビデンスがまだまだ少ない状況
一方牽引療法に関しては一定の見解がない。つまりこちらもまだ治療方法としては確率されていない。ただし椎間板ヘルニアに対しては有効性ありです。
腰のコルセットは腰の機能改善に有効性を示しています。
個人的には心理面的な効果もあると考えています。
→ガッチリコルセットはこちら!!
適切に医師の診断をもらいつつ連携をとること
やはり適切に医師の判断をもらうことが最重要。
もちろん理学療法士がこの診断技術や方法を知っておくことも大切。医師がどのように判断しているのかを知ることで臨床にも役立つでしょう。この本は広く浅く知るためにはオススメです↓
腰痛に対するセルフケア(インナーマッスルを中心に)
シンプルに腰痛にならないための3つのポイントは
- 腰、骨盤、股関節周りを柔らかくしておく
- インナーマッスルとアウターマッスルを鍛えておく
- 腰の反りを作る(前湾)
これらを維持できるように日頃から体を動かしていきましょう!!